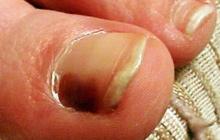
Форма онкологии с быстрым, тяжелым течением меланома ногтя встречается нечасто. В данный момент нет средств, для успешной борьбы с болезнью, если она начала метастазировать. Начало лечения на I, II стадии способно остановить развитие.
Подногревая меланома лечится на первых двух стадиях
Группы риска
Диагноз подногтевая меланома ставится в большинстве случаев людям, предрасположенным к болезни. Факторы риска наблюдаются в группах:
- с наследственными признаками;
- светловолосых, бледнокожих от рождения;
- после солнечных ожогов;
- почитателей соляриев;
- возрастных представителей мужской и женской половины.
«В сорок лет мы оказываемся перед выбором: либо продлевать - свою Молодость, либо продлевать - свою Жизнь…», - Жак Деваль.
Подпадающие под одну из категорий, внимательно должны осмотреть свои пальцы. При выявлении симптомов, даже если есть сомнения, меланома подногтевая исключается результатами обследования.
Симптоматика заболевания
Меланома на ногтях имеет свои признаки, позволяющие отличить ее от других заболеваний. С развитием недуга симптомы могут изменяться. Невзрачный дефект становится заметной опухолью. Специфические изменения и признаки:
- сначала под ногтем проявляется незначительное по размеру пигментное пятнышко или полоса на ногтевой пластине;
- дефект не проходит по истечении 2 недель, как гематома после ушиба;
- происходит постепенное увеличение пигмента;
- меняется цвет, превращаясь в коричневый темный, черный;
- становятся неровными края;
- повреждение переходит на валик ногтя;
- образуются трещинки, узелки, ранки с выделением крови;
- деформируется, искривляясь и утолщаясь, ногтевая пластина.
Не всегда подногтевая меланома темнеет. Болезнь развивается длительное время без подозрения на ее серьезность. При изменениях в области ногтей, следует понаблюдать за их течением. Становятся явными симптомы на III стадии, когда уже развиваются метастазы.

При меланоме меняется цвет и форма ногтя
Причины появления
Любое новообразование имеет причину, воздействующую на его активацию. Мишенью является ноготь. Основанием для зарождения считают:
- проживание в плохом экологическом климате;
- употребление модифицированных, низкокачественных продуктов;
- взаимосвязь с вредными канцерогенными веществами;
- плохие привычки (часто дешевые спиртные напитки, табак);
- травмы ногтей;
- признаки одной из групп риска.
Здоровая клетка, по выводам современных ученых, мутирует, изменяя число генов, перестраивается с нарушением привычной целостности. Перемены в ДНК, ферментах, генах провоцируют факторы, обуславливающее возникновение меланомы ногтя.
Виды меланомы ногтя
Меланонихия продольная развивается из полоски на ногтевой пластине. Встречается у представителей темнокожей расы. Чаще всего это афроамериканцы (более 75%), японцы (примерно 15%). Прочие народности с темной кожей. Белые европейцы почти не болеют данным видом меланомы (1%).
Внешне меланонихия, это пигментированная полоса, продольно расположенная вдоль ногтевой пластины. Поврежденным может оказаться не один ноготь. Развитие обуславливается высоким показателем меланина в пластине. Обнаруживается путем исследования профиля дистрального ногтевого края.
Часто, продольная меланонихия появляется после хронической травмы на большом пальце ноги. Доброкачественной опухоли лечение не требуется. Если она приобретает характеристики раковой, рекомендуется ампутация сустава пальца ноги.
– формируется на ногтевом ложе. Ее отличает черный цвет схожий с последствиями ушиба. Новообразование не прощупывается, до приобретения размеров злокачественной вертикальной опухоли. Болезненность, увеличение пигмента, продольные расщепления ногтевой пластинки, изменения оттенка – отражают стадию заболевания.
Следствием ногтевой опухоли может стать меланома ноги. Обратное действие происходит, когда быстрорастущее новообразование на ноге, появляющееся из старой родинки, пускает раковые щупальца в другие органы. Дополнительные симптомы при данном недуге – сильнейший зуд, воспаление по краю пигментного пятна, кровоточивость опухоли. Еще раз стоит повторить, что только скорейшая диагностика и начало лечения спасает от летального исхода.
Часто на больших пальцах ног встречается меланома стопы, определяющаяся гистологическим исследованием тканей, взятых для образца у пациента. Узловатые образования, приподнимающиеся над уровнем кожи, считаются агрессивно развивающимися.

Меланома акральная похожа на ушиб
Лечение меланомы ногтей
Меланома на пальце, ногтевой пластине, ложе лечится только на первых двух стадиях, пока метастазы не разрослись по телу.
Терапевтический метод включает медикаментозные препараты, подавляющие болевой синдром, деление, распространение раковых клеток. Химиотерапия, лазерное облучение – это щадящие методы, применяемые только на начальном этапе заболевания.
Хирургическое вмешательство , ампутация одной, двух фаланг, или пальца показано, если метастазирование не вышло за границы очага онкологии.
Злокачественное новообразование может вернуться, появившись в любом месте организма человека, если поврежденные клетки попали в лимфу или кровеносную систему. Обнаруживаются они не всегда.
Когда меланома на ноге запущена, летальный исход практически гарантирован. Лечение (операция, курс облучения, химии) проводится с целью облегчить мучительную боль, обеспечить пациенту легкий уход из жизни.

Хирургическая операция избавит от очага онкологии
Профилактика онкологических заболеваний
Основным предупреждающим мероприятием служит профилактический осмотр. Необходимо проходить его не реже одного раза в год. Раннее обнаружение заболеваний – главная задача любого человека.
Для поддержания здоровья, соблюдать несложные рекомендации:
- придерживаться культуры питания: сбалансированного меню, отсутствия в рационе генно – модифицированных продуктов, перенасыщенных химикатами;
- Отказаться от курения, злоупотребления алкоголем. Особенно вредны товары низкого качества, с большим содержанием канцерогенов;
- Беречь чистоту интимных отношений. Быть разборчивым в сексуальных связях, поддерживать гигиену, использовать средства защиты при половых актах;
- Проживая в местности с повышенной загрязненностью экологии, чаще выезжать к морю, необязательно летом, пользоваться санаториями, оздоровительными услугами курортных зон. Не находиться под открытым солнцем;
- имея в анамнезе наследственную предрасположенность, более тщательно осматривать себя, проходить лабораторное обследование;
- Нагружать тело физическими упражнениями. Заниматься спортом, насыщая организм кислородом, активизируя работу всех органов, улучшая кровообращение;
- Укреплять иммунитет, лучшую преграду вирусам, бактериям. Организм – мудрый и сложный аппарат, способный перераспределить силы при здоровом иммунитете;
- следить за гормональным фоном, чтобы не образовалось очага при патологии эндокринной системы.
Ежегодная статистика фиксирует рост злокачественных заболеваний. Исключить печальный диагноз нереально, но каждый может уменьшить риск, защитив свой организм. Теперь вы знаете что такое подногтевая меланома и как ее лечить.
Подногтевая меланома представляет собой злокачественное новообразование, которой формируется на основе перерожденных клеток эпидермиса, находящихся непосредственно под ногтевой пластиной пальца. Измененная клеточная структура начинает активно вырабатывать вещество меланин, изменяющее цветовой окрас кожи. Перерожденные клетки не контролируются организмом и начинают самостоятельное деление. В связи с этим меланома очень быстро развивается с распространением метастаз в кость, лимфатические каналы и окружные ткани эпидермиса. Подногтевая меланома это образование, способное сформироваться из ранее доброкачественного эпителиального нароста в виде бородавки папилломы или родинки, либо возникнуть из собственных клеток дермы. Основной фактор, провоцирующий появление меланомы под ногтем это избыток ультрафиолетового излучения солнца.
Что такое меланома ногтя, это рак?
меланома ногтя на фотоМеланома ногтя является одним из видов раковой опухоли, отличающейся агрессивным развитием и острой клинической картиной. Это онкологическое заболевание составляет 4% от всех опухолевых образований, которые ежегодно диагностируются в человеческом организме. При этом сохраняется стабильная закономерность равного количественного поражения разных пальцев верхних и нижних конечностей.
Медицинская статистика заболеваемости меланомой подногтевого слоя показывает, что чаще всего рак обнаруживают на большом пальце правой руки. Начало онкологического процесса развивается скрыто и по внешнему виду не всегда напоминает раковое образование.
Большинство опухолей типа подногтевой меланомы обильно окрашены эпителиальным пигментом - меланином. Это существенно упрощает диагностику заболевания во время предварительного осмотра пациента врачом дерматологом. Около 20% злокачественных новообразований данного вида не имеют пигментного окраса и по внешнему виду напоминают панариций. В таком случае заподозрить присутствие в эпителии пальца раковых клеток крайне сложно. Особенно, если болезнь находится на первых стадиях своего развития. Несмотря на это степень опасности меланомы для жизни больного не уменьшается и в любом случае недуг относится к категории раковых образований злокачественной природы происхождения.
Причины развития
Вызвать перерождение клеток эпидермиса подногтевой пластиной пальца способно наличие одного или сразу комплекса негативных факторов. Выделяют следующие причины развития онкологического процесса в этой части человеческого тела, а именно:

Это основные факторы риска, которые способны дать старт онкологическому процессу в кожном покрове, который находится под ногтевой пластиной пальца верхней или нижней конечности и привести к такому диагнозу, как меланома.
Как выглядят симптомы на начальной стадии?
Меланома подногтевой поверхности кожного покрова пальца имеет свою характерную симптоматику, которая напоминает грибковое заболевание ногтя. Признаки болезни на начальной стадии своего развития выглядят следующим образом:
- Изменение цвета. Это основной и первый признак начала патологического процесса в коже, находящейся под ногтем и в окружности пластины. Меланома может иметь синий, красный, черный, коричневый и насыщенный багровый цвета. Если не было механического травмирования ногтевой пластины, а палец продолжает методично менять цвета и оттенки, то это тревожный сигнал, который должен побудить больного посетить врача хирурга или дерматолога.
- Образование вертикальной лини. По мере роста опухолевого тела на под ногтевой пластиной появляется ровная вертикальная линия, которая делит ноготь на две части. В большинстве случаев ее появление происходит прямо по центру пластины и при визуальном осмотре создается впечатление, что ноготь разделен на два пропорциональных сегмента. Данная полоса также имеет свойство менять цвет по мере того, как происходит течение онкологического процесса внутри эпителиальных тканей. Вскоре она охватывает всю поверхность ногтевого валика.
- Появление опухоли. Формируется плотное новообразование, состоящее из перерожденных клеток, которое начинает активно разрушать непосредственно структуру ногтя. Пластина становится пористой, крошится и разделяется на несколько слоев.
- Выделение гноя. Из под поверхности ногтевой пластины начинает сочиться гнойное содержимое подкожного слоя пальца, которое перемешано с сукровичной жидкостью. Кожа вокруг ногтя периодически воспаляется и нарывает. Использование традиционных противовоспалительных и антибактериальных препаратов не приносит должного терапевтического эффекта, так как природа происхождения заболевания не инфекционная.
- Болевой синдром. Во время надавливания на палец в области его поражения меланомой, возникает сильная боль. В период обострения заболевания с обильным образованием гнойного содержимого, чувство боли усиливается и имеет пульсирующих характер.
- Раневые поверхности. Вокруг ногтевой пластины, которая больна меланомой, появляются язвочки диаметром не более 2 мм. Из них также выделяется сукровица, раневые образования не заживают, болят и медленно расширяются в диаметре. Консервативное лечение разрушенных тканей эпителия не приносит успеха в виду того, что кожа разрушается патогенным воздействием метастаз, охватывающие все большие площади эпидермальных тканей.
- Отслоение ногтя. По мере прогрессирования меланомы ногтевая пластина перестает получать питание и происходит ее естественное отделение от поверхности пальца. В итоге остается только пораженный валик ногтя, внутри и на поверхности которого продолжается активное развитие онкологического процесса.

Наличие данных признаков позволяет дерматологу заподозрить патологическое разрушение эпидермальных тканей пальца и наличие у пациента такого опасного заболевания, как подногтевая меланома. Все же бывают случаи, когда специалист, проводящий осмотр пациента, путает дерматологический недуг с панарицием инфекционной природы происхождения и назначает хирургическую санацию пораженной поверхности кожи. Происходит потеря драгоценного времени, которое необходимо было бы использовать для лечения опухоли, а симптомы онкологического заболевания возвращаются вновь и еще с более ярким проявлением клинической картины.
Методы лечения подногтевой меланомы
Терапия меланомы с локализацией в подногтевом слое наиболее успешно лечится на ранней стадии ее выявления. После завершения обследования и постановки окончательного диагноза врач дерматолог назначает следующие варианты лечения:
- Экзартикуляция фаланги. Терапевтический метод заключается в удалении пораженных тканей ногтевого валика вместе с пластиной. Санация может быть настолько глубокой, что пациенту потребуется частично удалить пучку пальца.
- Ампутация дистальной фаланги. Если меланома начала активно распространять раковые метастазы в костную ткань пальца, то удаление его части это единственный возможный вариант лечения. В таком случае удастся сохранить больному конечность, а также не допустить распространения перерожденных клеток по всему организму вместе с кровеносным руслом.
- Химиотерапия. Если после удаления ногтевого валика или пальца по результатам проведенных анализов было установлено, что метастазы меланомы достигли других органов и частей тела пациента, то ему назначают интенсивный курс препаратами химии. Их целевое назначение - это полное уничтожение раковых клеток. Недостаток этого метода терапии заключается в том, что вместе с метастазами гибнет и здоровый клеточный материал всех органов и тканей больного. Больше всего страдает кровь, лимфа, печень и почки. В связи с этим у пациента развивается масса побочных эффектов в виде рвоты, анемии, отсутствия аппетита, потери веса, общей слабости и недомогания.
- Цитостатический курс. Вместе с химиотерапией используют цитостатические препараты, которые точечно воздействуют на метастазы и не дают возможность раковым клеткам закрепиться в здоровом органе, чтобы в дальнейшем сформировать там новое опухолевое тело. Преимущества цитостатической терапии в том, что активные компоненты лекарственных средств данной категории взаимодействуют только с раковыми клетками. Они не поражают компоненты крови и не способны разрушать клеточную структуру здоровых тканей.
Процент выживаемости больных подногтевой меланомой достигает 88%, но только в том случае, если лечение будет начато на ранних стадиях развития онкологического процесса, а не тогда, когда опухоль уже перешла на 3 или 4 стадию своего формирования с поражением костной ткани конечности и дальнейшим метастазированием в жизненно важные органы больного.
Меланома подногтевая
Меланома подногтевая составляет приблизительно 4% от общего количества таких опухолей. При данном заболевании пальцы ног и рук поражаются в равной степени. Некоторые исследователи склоняюсь к мнению, что преимущественная локализация имеется у большого пальца. Первым симптомом ногтевой меланомы является значительное потемнение ногтя рядом с ногтевым ложем. В дальнейшем появляется небольшая опухоль. которая постепенно разрушает сам ноготь. Из-под ногтя отходят гноевидные и сукровичные отделяемые.
Подногтевая меланома на ранних стадиях схожа с паронихием, с панарицием и подногтевой гематомой, что сильно затрудняет её диагностику и вполне может повлечь неоправданное хирургическое вмешательство. Как правило, многие пациенты поступают в стационар с уже значительными развившимися метастазами. Следует отметить, что в более развитой стадии такое заболевание является изъязвившейся опухолью необычной грибовидной формы.
Как правило, такое новообразование имеет черный или синевато-красный оттенок, также заметны темные вкрапления пигмента. В некоторых случаях подногтевая меланома напоминает грануляционную ткань. Протекает заболевание в каждом случае по-разному. От довольно медленного темпа с преимущественно серьезным лимфогенным характером метастазирования и до гематогенной агрессивно быстрой диссеминацией.
Основное лечение заболевания на начальных стадиях состоит в обязательной экзартикуляции определенной дистальной фаланги. В крайних случаях показана ампутация пальца. Если имеются дополнительные показания в виде метастаз в лимфоузлах, то стандартное хирургическое вмешательство обычно дополняют необходимой регионарной лимфаденэктомией.
Крайне неблагоприятным прогностическим признаком вмешательства на первичном очаге считаются метастазы в регионарных лимфоузлах. В данном случае специалист может назначать комплексное или комбинированное лечение подногтевой меланомы. Многие пациенты в период длительных вялотекущих процессов воспалительного характера пальца подлежат дополнительной консультации у врача-онколога.
Нашли ошибку в тексте? Выделите ее и еще несколько слов, нажмите Ctrl + Enter
Следует отметить, что зачастую рост опухоли начинается с небольшой продольной полосы на определенном ногтевом ложе гиперпигментированного типа. Такая полоса через промежуток времени слегка темнеет и расширяется, захватывая рядом ногтевой валик. Примерно треть пациентов с подногтевой меланомой жалуются на предшествующую опухоли небольшую травму пальца, из-за которой они не стали обращаться к врачу своевременно.
Нередко причинами продольных полос на ноге являются побочные эффекты некоторых лекарственных средств и гематомы. Однако любую одиночную полосы с повышенным количеством пигментирования необходимо тщательно обследовать. В любом случае проще исключить подногтевую меланому, чем потом пытаться от нее избавиться на последних стадиях. Необходимый комплекс обследований и диагностик врач подбирает после первого визуального осмотра. При необходимости будет назначено эффективное лечение.
Другим видом меланомы считается акральный лентигинозный тип. Данная форма встречается чаще у людей с темной кожей. На её долю приходится около 50% различных случаев. Помимо подногтевой области такие опухоли могут появляться на границах слизистых и возле заднего прохода. К представленным новообразованиям очень предрасположены мужчины пожилого возраста. Возраст пациентов обычно составляет не менее 60 лет.
Данная ногтевая меланома растет зачастую очень медленно и незаметно. Её нередко обнаруживают при случайном осмотре. После появления узлов диагностируют последнюю стадию с неутешительным прогнозом. После отслойки ногтя отмечают серьезную локализацию меланомы. Нередко данный тип опухоли принимают за бородавку или обычную гематому. Онихомикоз также маскируется под данное опасное заболевание.
Подногтевая форма новообразования чаще всего сильно поражает большие и указательные пальцы. Она не отличается ярко выраженными клиническими признаками, как другие ногтевые меланомы. Как правило, в определенной фазе радиального роста такая опухоль представляет собой либо черно-синее, либо темно-коричневое пятно с черными вкраплениями. Нередко она бывает окрашена достаточно равномерно. Границы образования всегда слегка размыты.
У некоторых африканских рас нередко встречаются типичные пигментные новообразования, которые считаются предшественниками подногтевой меланомы. У представителей белых рас такой вид опухоли провоцируют в большинстве случаев различные травмы конечностей. Всевозможные кровоизлияния в районе фаланг пальцев следует незамедлительно исследовать на признак данного вида нежелательной меланомы.
Разновидности невусов — фото и описания
Родимые пятна можно обнаружить на теле почти любого человека. К ним всегда было пристальное внимание и интерес. Сейчас их популярность ослабела, но любое образование на коже не должно оставаться без внимания. Какие бывают родинки, чем они могут быть опасны, нужно ли обращаться к врачу и в каких случаях, рассмотрим в данной статье.
В медицине родинка на теле получила название невус. Под ней понимается врожденное или приобретенное преобразование кожи, выражающееся в разрастании иили изменении цвета отдельных ее участков. Врожденное образование можно увидеть только спустя несколько месяцев после рождения. Приобретенные родинки часто связаны с гормональными сбоями, травмами кожи и ультрафиолетовым излучением.
Виды родинок и их описания
Разновидности родинок определяют, исходя из их окраски, формы и величины. По форме новообразование бывает на вид плоским, продолговатым, круглым, гладким или с шероховатой структурой. Кожа родинки может быть светло-коричневой, иметь все оттенки красного спектра, черной и даже фиолетовой, что зависит напрямую от цветотипа конкретного человека. Минимальный ее размер обычно составляет 1 мм, а максимальный предугадать сложно, иногда она покрывает значительную площадь.
В зависимости от опасности родинки бывают следующих видов:
1. Невус – это доброкачественное новообразование. Оно не причиняет дискомфорт, форма у нее имеет четкие очертания, не меняет первоначальный цвет. Большинство родинок принадлежит к этому виду.
2. Базалиома представляют вид предракового состояния родимого пятна.
3. Меланома. Такое название в медицине имеют все злокачественные родинки. Для ее выявления необходим тщательный осмотр у онкодерматолога и проведение диагностики.
В медицинской литературе часто встречаются структурные виды родинок и фото с описанием. Рассмотрим их более детально. Пигментное новообразование на ощупь гладкое, иногда может иметь шероховатый вид за счет небольшого волосяного покрова. Цвет обычно темный.
Сосудистые родинки отличаются различными оттенками красного цвета, т.к. в их структуру включены сосуды кровеносной системы, вид имеют выпуклый. Последняя разновидность структурной классификации – бородавчатые родинки. По виду и цвету схожи с обычными бородавками. Разница заключается в природе возникновения. Бородавки в основе своей имеют вирусную природу. Кожа женщин более подвержена появлению на ней бородавчатого невуса, нежели у мужчин. Около 10% из них могут нести в себе опасность развития онкологии.
Рассмотрим описание всех видов в зависимости от диагнозов, выставляемых дерматологами.
Тело человека может содержать одновременно несколько видов невусов. Многие из них неопасны, но чтобы вовремя заметить злокачественные родинки, следует относиться к ним внимательно.
Как их распознать?
Безопасная родинка на коже должна иметь четкий контур с ровными краями, равномерный цвет и ее диаметр не должен превышать 0,5 см. Существуют определенные факторы риска, наличие которых у человека увеличивают риск преобразования простой родинки в меланому. К ним относятся:
Родинки. Невусы.
Родинки. Невусы.
Родинка или невус – это врожденное или появившееся в течение жизни доброкачественное пигментное образование на коже. Родинки могут быть различными по форме, размеру и цвету: плоские в виде пятнышка или выпуклые, как горошина, точечные или больших размеров, от светло-телесного до темно-коричневого цвета. Под воздействием неблагоприятных внешних агентов (избыточное количество ультрафиолета, травмы невуса и т. д.) из родинки может развиться злокачественное новообразование – меланома.
Причины появления родинок (невусов)
Врожденные невусы
Причины возникновения родинок (невусов) можно разделить на две большие группы: врожденного и приобретенного характера. Врожденные невусы являются пороком эмбрионального развития, в основе которого лежит нарушение процесса миграции клеток меланобластов (предшественников пигментных клеток меланоцитов) из нейроэктодермальной трубки в кожу. Скопление этих пигментных клеток в коже и приводит к образованию родинок (невусов).
На теле новорожденных родинки не видны, но они начинают проявляться уже на первых годах жизни. В зависимости от размера родинки делятся на мелкие (d — от 0,5 до 1,5 см), средние (d -от 1,5 до 10 см) и крупные (диаметром более 10 см). Крупные невусы, занимающие отдельные анатомические участки тела (например, ягодицу), называются гигантскими.
Мелкие родинки неопасны в плане перерождения в злокачественную опухоль. а средние, крупные и особенно гигантские значительно больше подвержены озлокачествлению. Вероятность злокачественного перерождения гигантских невусов в меланому составляет от 10 до 50%. Люди, имеющие на теле родинки больших размеров, должны находиться под наблюдением дерматолога и онколога. Такие невусы нельзя подвергать ультрафиолетовому облучению, а в некоторых случаях с профилактической целью лучше удалить.
Приобретенные невусы
В течение жизни количество родинок постоянно изменяется. Они могут появляться на новых участках тела, изменять свои контуры, цвет, рельеф. Поэтому за родинками следует постоянно наблюдать самостоятельно и показывать их врачу.
Появление родинок в течение жизни генетически обусловлено: если родинки были у родителей, то они наверняка передадутся и ребенку.
Значительное увеличение количества родинок связано с эндокринной перестройкой организма и происходит в подростковом возрасте и во время беременности. Появление новых родинок провоцируют кожные инфекции (прыщи. раздражения, сыпь и т. д.), вызывая воспалительные изменения эпидермиса. Но самым мощным катализатором роста и увеличения числа родинок служит избыточная инсоляция кожи. Поэтому обладателям значительного количества родинок следует ограничить себя в посещении солярия и пребывании под солнцем.
У грудных детей невусы встречаются в 4-10% случаев, а в возрасте 15-16 лет они имеются уже более чем у 90% людей. С возрастом происходит уменьшение числа родинок. Так, в 20-25 лет их количество на теле в среднем равно 40, к 80-85 годам у большинства людей нет ни одной родинки. В зрелом возрасте на теле человека располагается 15-20 невусов.
В зависимости от локализации в коже приобретенные невусы делятся на внутридермальные (скопления меланоцитов располагаются глубоко в дермальном слое кожи), эпидермальные (скопления клеток образуются в эпидермисе — верхнем слое кожи) и смешанные или пограничные (скопления меланоцитов находятся на границе эпидермиса и дермы).
Приобретенные внутридермальные и эпидермальные родинки обычно выглядят как горошины. Пограничный невус, в большинстве случаев, имеет вид плоского, на одном уровне с кожей, коричневатого пятна.
Диагностика невусов
Жизненно важно вовремя распознать злокачественность родинки, отличить ее от доброкачественного невуса. Вовремя поставленный диагноз, точное определение стадии развития меланомы является залогом успешного лечения.
В беседе с пациентом выясняется, когда возникло пигментное образование (является оно врожденным или приобретенным), изменялся ли вид невуса, его размер, форма, цвет. Если происходили изменения, чем они были вызваны (травма, ожог. расчесывание, попытки удаления), как давно были замечены изменения. Выясняется также, проводилось ли лечение невуса и какого плана было это лечение. В ходе осмотра родинки или пятна уточняется их размер, цвет, форма, другие видимые характеристики.
Визуально невозможно с достаточной степенью достоверности различить доброкачественное и злокачественное новообразование, для более точной диагностики необходимы специальные исследования. Следует помнить, что биопсия (частичное удаление невуса) для гистологического исследования категорически недопустима.
Установлено, что любое травматичное воздействие (механическое, химическое, радиационное) может вызвать перерождение некоторых видов меланомоопасных невусов, особенно пограничных, в злокачественную форму. Поэтому биопсия. а также такие виды косметического лечения как электрокоагуляция. криотерапия (криодеструкция), удаление родинок с помощью химических веществ являются угрозой развития злокачественной опухоли.
Материал для гистологического исследования невусов получают с помощью взятия мазка с поверхности новообразования, если на нем имеются трещины и кровоточивость. На следующий день можно уже иметь готовый результат исследования ткани, который проводится под микроскопом.
Подобное исследование следует проводить только в специализированных онкологических учреждениях, где возможно сразу после получения результатов под местной анестезией полностью удалить новообразование (с отступами 3-5 мм от краев) для дальнейшего гистологического исследования. Через несколько дней результат будет готов.
В настоящее время появился новый метод диагностики – эпилюминисцентная микроскопия. Исследование проводится с помощью оптического прибора с искусственным подсвечиванием (дерматоскопа) непосредственно на поверхности тела. На пигментное образование наносится несколько капель растительного масла для создания эффекта эпилюминисценции (возникает масляная среда между объектом исследования и дерматоскопом), затем к месту исследования приставляют прибор. Такой метод исследования не повреждает невус и является наиболее точным в определении структуры пигментного новообразования.
Метод компьютерной диагностики также относится к числу передовых методов исследования. С помощью цифровой видеокамеры фиксируют изображение пигментного образования и сохраняют в памяти компьютера. Специальная компьютерная программа обрабатывает полученные данные, сравнивает с базой данных и выдает точное заключение.
Недостатком компьютерной диагностики и эпилюминисцентной микроскопии является их дороговизна, что мешает их широкому распространению в нашей стране.
Способы удаления родинок
Вопрос об удалении родинок встает перед пациентом в двух случаях: когда новообразования являются косметической проблемой, а также в случае онкологических показаний. От категории показаний будет зависеть и способ удаления. И в том, и в другом случае решение остается за специалистом.
Косметические показания
Для решения косметической проблемы удалить родинки и родимые пятна можно хирургическим способом, с помощью жидкого азота (криодеструкция), с помощью электрического тока высокой частоты (электрокоагуляция), с помощью лазера или методом радиохирургии.
Хирургический метод является традиционным и особенно подходящим в случае удаления глубокого или обширного невуса. Недостатком хирургического способа являются заметные следы после операции, т.к. родинку приходится удалять с прилегающей кожей, по онкологическим требованиям диаметр иссекаемой поверхности должен составлять 3-5 см в зависимости от места расположения невуса.
Криодеструкция — метод разрушения ткани холодом (жидким азотом сверхнизких температур). Родинка сморщивается, образуя сухой струп (корочку) и надежно предохраняет ранку от проникновения инфекции. Под ней со временем нарастает здоровая ткань. К криодеструкции прибегают для удаления невусов, находящихся на одном уровне с кожей. Иногда воздействие азота распространяется и на здоровые ткани или не полностью разрушает патологически измененные. В последнем случае требуется проведение повторного сеанса.
Метод электрокоагуляции предполагает термическое воздействие высокочастотным током на ткань вокруг удаляемого очага. После электрокоагуляции родинка должна быть отправлена на гистологический анализ. Ранка после удаления невуса заживает под корочкой, с формированием слабовыраженного рубца.
Наиболее результативным сегодня считается удаление образований кожи с помощью лазера. Его часто используют для удаления родинок в области лица и открытых частей тела. Преимуществами лазера являются малый диаметр и точная глубина воздействия, сохранность окружающих тканей. Небольшая корочка после лазерной операции защищает ранку от инфицирования и образования рубца. После удаления небольших родинок не остается никакого следа, при более обширных поражениях иногда возникает участок депигментации.
Радиохирургия – бесконтактный метод иссечения тканей аппаратом-сургитроном (радионожом) при помощи радиоволн. Широко используется в косметологии, применяется для удаления образований доброкачественного и злокачественного характера. Совмещает в себе рассекающее ткани, кровоостанавливающее и дезинфицирующее действие, не оставляет послеоперационных рубцов.
Онкологические показания
Подозрительные в плане злокачественного перерождения невусы подлежат полному хирургическому иссечению в пределах здоровых тканей и последующему гистологическому исследованию.
Профилактика развития меланомы
В последнее время в мире отмечается тенденция к значительному росту числа заболеваний меланомой кожи, особенно у женщин молодого возраста. У мужчин меланома чаще локализуется на спине, а у женщин – на нижних конечностях. Статистика заболеваемости меланомой кожи в России тоже неутешительна, она составляет четверо заболевших на 100 тыс. населения. Прорастая все слои кожи, опухолевые клетки с током крови и лимфы разносятся по всему организму, образуя отдаленные метастазы (вторичные очаги опухоли) в легких. печени, головном мозге. Летальность при меланоме кожи достигает 50%. Предупредить развитие меланомы кожи можно, соблюдая следующие рекомендации:
Меланома ногтя
Меланома ногтя возникает из-за злокачественного развития пигментных клеток кожи.
Этот вид онкологии опасен из-за отсутствия симптомов, и обнаруживается на поздних стадиях развития.
Возникает не только на кожных покровах ног и ладоней рук, но и поражает ногтевые пластины (преимущественно от меланомы страдает ноготь большого пальца ноги).
О присутствии опухоли человек может и не подозревать, являясь ее носителем. Но выявить меланому все-же остается возможным. Кто подвержен онкологии, каковы ее признаки и как от нее избавится мы опишем в данной статье.
Причины меланомы ногтя
По скорости роста данную патологию опережает только рак легких. Раньше ей было свойственно проявляться у пациентов пожилой возрастной категории, но в нынешнее время она замечается у молодых людей чаще, в сравнении с предыдущими поколениями.
Среди онкологических заболеваний подногтевая меланома составляет 3% случаев у женщин и 4% — у мужчин, и хоть достоверных причин развития наука сказать не в состоянии.
Увеличение шансов заболевания возможно при таких факторах:
Симптомы меланомы
Меланома характерна проявлениями преимущественно на ногтях больших пальцев. Меланома под ногтем на ноге считается более опасной, и иногда при развитии цепляет кожный покров ногтевого валика.
По мере развития патология заполняет весь ноготь, проявляясь симптомами:
- Наличие на ногтевой пластине темного пятна, которое со временем увеличивается в своих размерах. Развитию меланомы предшествует травмирование ногтя (гематома под ногтем обычно проходит спустя две недели, но если признаки сохраняются, то лучше проконсультироваться с онкологом. Через несколько месяцев пигментное пятно под пластиной ногтя разрастается в виде полоски, и затем заполняет собой всю его площадь. Больной чувствует боль при надавливании на ноготь. В некоторых случаях возможно появление крови из-под ногтя. Цвет пятна преимущественно темных тонов: коричневый, черный, фиолетовый, бордовый. Пластину подрывают образующиеся под ней язвы. При этом вероятны гнойные выделения.
Каждому этапу развития опухоли свойственны определенные признаки:
- Первая стадия опухоль не причиняет дискомфорта больному, а поскольку размер толщины не превышает 1 мм, то ее невозможно прощупать. На второй стадии опухоль становится толще – 2 мм или более, меняется в цвете и начинает распространение по поверхности ногтя. Третья стадия характерна началом метастаз – от опухоли отделяются злокачественные клетки, и поражают ближайшие лимфатические узлы. На четвертой стадии метастазы появляются в жизненно важных органах.
Особо опасна акральная ногтевая меланома. Для нее характерны все вышеперечисленные симптомы, но главное отличие заключается в черной полоске вдоль ногтевой пластины, которая потом продольно расщепляется. В начале развития данная форма похожа на ушиб, и поэтому к помощи врачей обратится вовремя не получается. Пока опухоль не переродится в злокачественную стадию, прощупать ее нельзя.
В некоторых случаях ногтевая меланома не имеет окраски, и в основном замечается на поздних этапах развития. На начальных стадиях меланому лечить проще, а терапия имеет положительный прогноз. Но сначала необходимо осуществить диагностику меланомы.
Диагностика меланомы
Так как для меланомы ногтя характерны нетипичные признаки, то для обращения к онкологу должно подтолкнуть формоизменение ногтевой пластины, ее увеличение и изменение цвета. Для определения злокачественности новообразования применяется дерматоскоп.
Это специальный прибор, просвечивающий сквозь слои ногтя и кожи. При определении злокачественного характера пациенту назначается биопсия, при которой пораженный участок удаляется (иногда вместе с кожным покровом и матрицей ногтя) и проходит в лаборатории микроскопическое исследование срезов ткани.
В некоторых случаях меланома ногтя отвергается, но обнаруживаются иные патологии (грибок, гнойная гранулема, паронихия и т.п.) ставшие причиной изменения вида ногтя.
Лечение
В качестве лечения применяется метод иссечения — полного хирургического удаления меланомы в сочетании с мышечными тканями и жировой клетчаткой.
При значительном распространении меланомы с ней устраняют весь ноготь, а при запущенности патологии на поздних стадиях происходит ампутация фаланги с пораженным ногтем.
К тому же ампутацию фаланги осуществляют из-за высокого риска рецидива, которые плохо лечатся, и быстро перерождаются в злокачественные. При этом в основном происходит биопсия пораженного лимф оузла с целью уточнения степени распространения патологи. Это позволяет определить достигла ли меланома местных лимфоузлов.
При обнаружении метастаз к хирургическому лечению вдобавок назначают удаление лимфатических узлов (регионарная лимфоденэктомия), и в зависимости от индивидуальных особенностей далее назначается комбинированное или комплексное лечение.
Дополнительные методы борьбы с недугом в себя включают:
- химиотерапию; лучевую терапию; лазерную терапию.
- грязно-серого цвета;
- твердый и шершавый;
- имеет овальную или круглую форму;
- внутри наблюдаются черные точки.
- длительную носку грязной, сырой или мокрой обуви;
- ношение узкой и некомфортной обуви;
- наличие вросших ногтей, мозолей в околоногтевой зоне;
- усиленная потливость ног, кожные заболевания;
- сбой работы эндокринной системы;
- ослабление иммунной системы при наличии ВПЧ;
- нервные стрессы, психологические расстройства.
- Грибковое заболевание поражает кожу вокруг ногтя. Загрубевшую кожу постоянно срезают, что приводит к его деформации.
- Расслоение и отслоение пластины ногтя, частый зуд, гнойные нарывы являются признаками вросшего ногтя. Такое заболевание типично для ногтей на пальцах ног.
- Псориаз деформирует ногти на пальцах конечностей. Они начинает желтеть и разрушаться, появляются небольшие телесные наросты.
- ВПЧ провоцирует рост мелких шероховатых бородавок, локализующихся под ногтями мизинца ноги или рядом с другими пальцами.
- пластыри с салициловой кислотой («Салипод»);
- противогрибковые мази, крема (мазь»Клотримазол», крем» Эразабан»);
- противомикробные растворы («Колломак», «Суперчистотел»);
- противовирусные таблетки и гели («Изопринозин»,»Панавир»);
- прижигающие ляписные карандаши.
После опера ции ноготь отрастает, при условии, что кроме пластины ничего не иссекалось. Но ее восстановление занимает много времени.
Прогноз
Если в медицинском учреждении помощь была вовремя и грамотно оказана, то прогноз для больного будет благоприятным.
Если же со стороны больного не было своевременного обращения к врачу, а задержка затянулась на длительный период, при котором опухоль уже дает метастазы и процесс лечения осложняется, то шансы на выживаемость уменьшаются, поскольку количество пациентов, выживших в течение пяти лет после установки диагноза находится в пределах от 15 до 87%.
Поэтому не пренебрегайте своим здоровьем, и при появлении первых симптомов сразу же обращайтесь к врачу.
Наросты на ногтевой пластине
Источником эстетического дискомфорта и неприятных болезненных ощущений человека является нарост на ногте. Это образование на ногтевой пластине подтверждает наличие грибкового заболевания в организме человека. Наросты в основном появляются на ногах, но могут поражать и руки. Если при их появлении возникает покраснение и боль, это свидетельствует о воспалительном процессе, и возможном нарыве. Такие образования лучше определить на начальных стадиях, и безотлагательно начать борьбу с ними. Трудно поддаются лечению уже запущенные формы этого заболевания.
Появление нароста на ногтях несёт огромный эмоциональный дискомфорт человеку.
Виды наростов
Здоровые ногти человека представляют собой прозрачные роговые пластинки нежно-розового цвета. На них должны отсутствовать пятнышки, бороздки, наросты. При утолщении, деформации, изменении их цвета и поверхности, появлении возле ногтя уплотненного участка, может появиться белый нарост на пальце или на ногтях. В зависимости от того, где появился нарост, их разделяют на два вида:
Причины появления
Распространенным считается нарост ногтей ног, особенно на ногте большого пальца. Причиной появления таких образований у женщин служит некомфортная обувь на больших каблуках, у пожилых людей и мужчин - лишний вес, у ребенка - неудобная или маленькая обувь. Нарост на ногте большого пальца ноги выглядит так:
Главные причины нароста на ногтях - недостаток гигиены или травмы.
Болезненный вырост на ногтевых пластинах может появиться при попадании постороннего предмета (занозы, осколка стекла) под кожу или при травме пальца, когда происходит отслоение и разрушение ногтя. Свидетелями наличия грибковых инфекций являются белые наросты под ногтями. Обрезание ногтей тупыми ножницами способствует появлению воспалительного процесса в результате которого, возможно, образование на пальцах наростов телесного цвета.
Причиной наростов может быть обыкновенное несоблюдение правил личной гигиены.
К причинам появления данного заболевания можно также отнести:
Вернуться к оглавлению
Особенности лечения
После выявления первопричины нароста на ногтях назначается соответствующая терапия.
Появление на ногтях наростов может свидетельствовать о наличии таких болезней в организме человека:
При обнаружении любых наростов нужно проконсультироваться с врачом-дерматологом, который проведет внешний осмотр, и возьмет лабораторный соскоб пораженного участка, что поможет определить метод борьбы c наростом. При появлении сильного гнойного воспаления необходимо попасть к хирургу. Он аккуратно вскроет и почистит рану дезинфицирующими средствами. Для удаления данного заболевания используют лекарственные препараты и народные средства. Для правильного выбора нужно принимать во внимание индивидуальность каждого организма и учитывать все рекомендации лечащего врача.
Лекарственные методы борьбы с наростами на ногтях
При получении результатов анализов и установлении причины выроста дерматолог назначает комплекс лекарственных средств. Лечение должно включать в себя комплекс противовирусных и иммуностимулирующих лекарств. Они помогут ускорить восстановление организма, и не допустят возникновения рецидива образования наростов.
Некоторые наросты на ногтях можно лечить безрецептурными препаратами.
Эффективными аптечными лекарствами являются:
Народные средства
Существует множество рецептов народной медицины для борьбы с данным заболеванием. Для определения безопасного метода необходимо принимать во внимание индивидуальные свойства организма и наличие аллергии на некоторые травяные составляющие. Все народные средства применяются до полного исчезновения образования. Эффективные народные средства сведем в таблице:
Народные средства в терапии нароста на ногтях включают компрессы из трав и корнеплодов.
Патологические изменения на ногтях -
ключ к диагностике системных заболеваний
Сокращенное изложение
R. S. Fawcett, S. Linford, D. L. Stulberg
Nail Abnormalities: Clues to Systemic Disease
Am Fam Physician 2004;69:1417-24
При помощи тщательного обследования ногтей на руках и ногах можно обнаружить ключ к диагностике системных заболеваний (таблица 1). Утолщение пальцев по типу «барабанных палочек» - одно из ногтевых проявлений системного заболевания - впервые было описано Гиппократом в V столетии до н. э. С тех пор обнаружено немало других ногтевых симптомов, помогающих диагностировать системные заболевания.
Сокращения. ХОЗЛ - хронические обструктивные заболевания легких; СKВ - системная красная волчанка.
Ноготь ограничен проксимально эпонихием (кожа, расположенная проксимальнее ногтевой кутикулы), латерально ногтевыми валиками, а дистально - дистальным ногтевым валиком (пространство, образованное передней связкой между дистальной частью ногтевого ложа и ногтевой пластинкой, рис. 1).
Местные бактериальные и грибковые инфекции ногтей в этой статье рассматриваться не будут.
Нарушение роста ногтей
Синдром желтого ногтя
В 1964 г. P. D. Samman и соавт. описали синдром желтых ногтей (СЖН), для которого характерен замедленный рост утолщенных ногтей желтого цвета; латеральные края ногтевых пластинок становятся более выпуклыми, а полумесяц исчезает.
Этот синдром может наблюдаться у пациентов с хроническими бронхоэктазами или синуситом, плевральным выпотом, злокачественными заболеваниями внутренних органов, синдромами иммунодефицита и ревматоидным артритом. При ревматоидном артрите СЖН, как правило, выявляют у пациентов, получающих тиоловые медикаменты (например, буциламин и тиомалат натрия-золота), которые, очевидно, и вызывают вышеупомянутые изменения ногтей.
Поскольку СЖН часто поражает пациентов с нарушенным лимфоотоком от конечностей или лица, данная патология может быть этиологическим механизмом, не смотря на то, что эта теория не была окончательно доказана. Другие исследователи считают, что этиология СЖН может быть связана с белковым выпотом вследствие повышенной проницаемости микроциркуляторного русла, чем объясняется частое сочетание этого синдрома с гипоальбуминемией, плевральным выпотом и лимфедемой.
Изменения пальцев по типу «барабанных палочек»
Изменения пальцев по типу «барабанных палочек» (рис. 3) - утолщение мягких тканей под проксимальной частью ногтевой пластинки, что обуславливает ее «губчатость» и утолщение этой части пальца. Этиология данного явления малоизвестна, возможно, оно возникает вследствие скопления мегакариоцитов и тромбоцитов, избежавших фильтрации в легочном русле и проникших в системное кровообращение. Тромбоциты в ногтевом ложе могут продуцировать тромбоцитарный фактор роста, вызывая изменения надкостницы. Угол между частью пальца, проксимальной к ногтю, и проксимальной частью ногтевой пластинки выпрямляется (симптом Шамрота), вследствие чего исчезает ромбовидное в норме пространство, образующееся при противопоставлении дорсальных сторон дистальных фаланг соответствующих правых и левых пальцев (рис. 4).
Рис. 3. Изменения пальцев по типу «барабанных палочек».
Рис. 4. Симптом Шамрота.
«Барабанные палочки» наблюдаются у больных с новообразованиями, особенно с опухолями легких и плевры, при других заболеваниях легких (бронхоэктазы, абсцесс легких, эмпиема, легочный или кистозный фиброз). С этим симптомом также связаны артерио-венозные мальформации или фистулы, а также целиакия, цирроз, воспалительные заболевания кишечника, врожденные пороки сердца и эндокардит. Выявление «барабанных палочек» без явного ассоциированного заболевания требует обследования для исключения бронхогенной карциномы или другого скрытого заболевания.
Kойлонихия
Kойлонихия проявляется вогнутостью ногтя в продольном и поперечном направлении, вследствие чего он приобретает «ложковидную» форму. Этот симптом иногда является вариантом нормы у новорожденных, однако он, как правило, исчезает в первые годы жизни. Kойлонихия может возникать вследствие травмы, постоянного профессионального контакта рук с растворителями на основе бензина или при ногте-надколенниковом синдроме (аутосомно-доминантное заболевание, для которого характерны гипоплазированные надколенники, которые легко поддаются вывихам, пороки развития почек, скелета и глаукома). Kойлонихия также встречается при дефиците железа (с вторичной анемией или без нее) и иногда - у пациентов с гемохроматозом.
У пациентов с болезнью Рейно или красной волчанкой может быть «ложковидная» форма ногтей, однако это не единственный симптом болезни. Если койлонихия наблюдается без явной связи с определенной болезнью, следует проверить уровень ферритина и изменения в общем развернутом анализе крови для исключения дефицита железа и гемохроматоза.
Точечные углубления на поверхности ногтей
Точечные углубления на поверхности ногтей встречаются у 10–50% пациентов с псориазом, однако могут наблюдаться также при многих системных заболеваниях, включая синдром Рейтера и другие заболевания соединительной ткани, саркоидозе, пузырчатке, очаговом облысении и пигментном дерматозе Блоха–Сульцбергера. Поскольку этот симптом появляется вследствие нарушения образования поверхностных слоев ногтевой пластинки проксимальной частью ногтевого матрикса, любой локализованный дерматит (например, атопический или химический дерматит), нарушающий нормальный процесс роста на данном участке, также может вызывать появление точечных углублений на поверхности ногтей.
Онихолизис
Онихолизис - отслойка ногтевой пластинки от ногтевого ложа - обуславливает побеление пораженного участка. Он может быть вызван любым местным патологическим процессом (например, околоногтевыми бородавками или онихомикозом), который отделяет ногтевую пластинку от ложа, хотя чаще всего причиной является травма.
Отслойка происходит тогда, когда ноготь механически отрывается от ложа или когда удар по ногтю становится причиной кровоизлияния между ногтем и ложем (рис. 5). Онихолизис может наблюдаться при псориазе, когда поражена дистальная часть ногтевого матрикса. Если же не обнаружен какой-либо локальный этиологический фактор, следует исключить гипертиреоз (при этом заболевании онихолизис называют «ногтями сантехника»). Гипертиреоз также обуславливает изменение цвета ногтя на бурый.
Рис. 5. Онихолизис и щепковидные кровоизлияния.
Поперечные линейные поражения ногтей
Поперечные линейные вдавления на ногтевой пластинке (линии Бо) впервые были описаны в 1846 году. Линии Бо появляются преимущественно на одном и том же участке ногтевой пластинки или на всех ногтях пациента вследствие какого-либо заболевания, которое может нарушать нормальный рост ногтей (рис. 6). Учитывая то, что ноготь каждые 6–10 дней подрастает приблизительно на 1 мм, можно высчитать момент патологического процесса, измерив расстояние от линии его вдавления до ногтевого ложа. Другие этиологические факторы линий Бо включают травму и действие холода у пациентов с болезнью Рейно.
Подногтевая меланома является разновидностью рака, для которого характерна дисплазия меланоцитов, расположенных под ногтями. Заболевание встречается в 4% от общего числа онкоболезней, а на начальных стадиях поддается лечению. В группу риска попадают люди, которые часто травмируют ногти или страдают грибковыми поражениями. Новообразование имеет синюшный оттенок, что легко спутать с гематомой, не предавая должного внимания серьезной патологии.
Достоверно неизвестно, что является первопричиной аномального деления клеток, но установлены некоторые предпосылки, способные повлиять на данный процесс:
- Патологически сниженный иммунитет, на фоне которого прогрессирует ряд воспалительно-инфекционных заболеваний, избавиться от которых полностью невозможно. Доказано, что при наличии иммунодефицитов люди больше подвержены развитию меланомы, чем пациенты с крепким здоровьем.
- Светлая кожа, подверженная пагубному воздействию ультрафиолетовых лучей. Люди с бледными кожными покровами и светлыми волосами попадают в группу риска.
- Наличие пигментных пятен, вызванных чрезмерным пребыванием под солнцем.
- Присутствие на коже новообразований различной этиологии, которые постоянно увеличиваются в размерах.
- Наличие у кровных родственников раковых заболеваний кожи.
- Частые травмы ногтевой пластины, при которых она отслаивается.
- Наличие постоянного контакта с химическими веществами, что провоцирует развитие хронической интоксикации.
- Плохое питание, лишенное полезных веществ.
- Злоупотребление алкогольными напитками и курением.
- Ношение тесной и неудобной обуви, что провоцирует постоянное сдавливание и деформацию ногтевой пластины.
Основная причина развития рака – это бесконтрольное деление клеток, что возникает под воздействием множества факторов, взаимосвязанных между собой.
Виды подногтевой меланомы
Учитывая внешние клинические проявления и морфологические признаки, подногтевая меланома может иметь несколько подвидов:
- Продольная – выглядит как продольная полоса темного цвета, разделяющая ноготь вертикально на две равные половины. Чаще всего встречается у темнокожего населения. Люди со светлой кожей практически не сталкиваются с таким видом рака. Развивается по причине чрезмерного накопления меланина в ногте, избыток которого оказывает пагубное влияние на процессы деления клеток. Опасность заболевания в том, что оно очень быстро прогрессирует, лишая человека возможности выздоровления.
- Акральная – формируется в ногтевом ложе, имея цвет фиолетово-черный. Опасность новообразования в том, что внешние проявления практически невозможно отличить от последствий ушиба. Ногтевая пластина приобретает синюшный оттенок и болит. Болезнь прогрессирует очень быстро. При отсутствии диагностики и комплексного лечения акральная меланома влечет за собой ампутацию пальца или ноги, что в конечном счете приводит к летальному исходу.
- Околоногтевая меланома – опухоль может располагаться на конечности, давая метастазы в ногтевую матрицу, что приводит к скорейшему разрастанию опухоли. Полное поражение конечности требует ампутации, после чего назначается химиотерапия, предотвращающая дальнейшее распространение метастаз в организме.
Чаще всего подногтевая меланома поражает ноготь большого пальца ноги. Изначально внешние клинические признаки указывают на ушиб, под маской которого с огромной скоростью растут раковые клетки. Только ранняя диагностика позволит правильно поставить диагноз и сохранить конечность. В противном случае ампутации не избежать.
Опасность подногтевой меланомы в том, что она способна в кратчайшие сроки прорастать в глубокие слои кожи, полностью поражая конечность. При этом клиническая картина остается скудной. Известны случаи, когда подногтевая меланома без определенных признаков проросла в подошву стопы, спровоцировав запущенную форму рака, не оставив человеку шанса на жизнь.
Отличительной особенностью является тот факт, что схожие с ушибом симптомы не проходят спустя 10-12 дней, как это характерно для травмы. Новообразование под ногтевой пластиной стремительно увеличивается в размерах, изменяя цвет на насыщенный фиолетовый, что требует немедленного обращения к специалисту.
Самым опасным видом подногтевой меланомы является акральная. Эта форма отличается стремительным ростом раковых клеток, а также ускоренным метастазированием. С током крови раковые клетки разносятся к отдаленным органам, что требует проведения высокодозной химиотерапии.
Развитие подногтевой меланомы происходит в несколько этапов, что характеризует степени онкологического процесса:
- Появление на ногтевой пластине темного пятна с вкраплениями, цвет которого варьируется от темно-серого до насыщенно фиолетового.
- Рост пятна в течении нескольких недель и его распространение на всю поверхность ногтевой пластины. Любые прикосновения и ходьба вызывают острую боль. Палец может неметь.
- Поражение ногтевого валика, после чего ноготь становится рыхлым и перестает расти. При неловком движении возможно полное или частичное отхождение ногтевой пластины.
- Появление кровоточащих язв, которые распространяются на весь палец. Состояние пациента стремительно ухудшается. Нарушается мелкая моторика и походка. При отсутствии квалифицированной помощи может наступить летальный исход до того момента, как будет поставлен диагноз.
Симптомы ушиба важно контролировать. При отсутствии естественной регенерации, следует немедленно обратиться к специалисту. Промедление в дальнейшем может стоить жизни.
Методы диагностики
Выявление ракового новообразования осуществляется в три этапа:
- Осмотр ногтя под дерматоскопом – с помощью специального микроскопа, способного просвечивать ногтевую пластину, осматривают новообразование, выявляя его размеры, форму и глубину прорастания.
- Биопсия – частичку новообразования иссекают, после чего исследуют гистологическим способом, выявляя наличие раковых клеток. При повреждении разных частей тела биопсия берется отдельно. Бывают случаи, когда одинаковые симптомы имеют различную этиологию.
 Осмотр ногтя под дерматоскопом – метод диагностики подногтевой меланомы
Осмотр ногтя под дерматоскопом – метод диагностики подногтевой меланомы Гистология позволяет дифференцировать подногтевой рак от таких заболеваний, как:
- грибковое поражение ногтевой пластины;
- гематома ногтя после ушиба;
- гнойная гранулема;
- плоскоклеточный рак.
Без биопсии поставить точный диагноз невозможно. Даже опытные специалисты не могут отличить новообразование от гематомы.
При наличии запущенной формы рака в обязательном порядке назначают биопсию лимфатической жидкости близлежащего лимфоузла. Это необходимо для оценки риска метастазирования и подтверждения степени прогрессирования рака, что влияет на выбор лечения и дальнейший прогноз.
Способы лечения
Лечение заключается в полном иссечении поврежденных тканей, а также проведении комплексной терапии, препятствующей развитию рецидива. Степень иссечения напрямую зависит от глубины поражения ногтя.
В том случае, когда биопсия лимфоузлов подтвердила наличие метастаз, назначается высокодозная химиотерапия в несколько этапов, после чего производится ампутация пораженного участка конечности.
Самыми распространенными методами лечения являются:
- Экзартикуляция фаланги пальца – задача процедуры заключается в максимальном сохранении жизнеспособных тканей и удалении только поврежденных участков ногтевой пластины и фаланги пальца. Производится под местным обезболиванием, с помощью которого обкалывают область вокруг фаланги. Накладывают жгут, что помогает снизить возможное кровотечение при экзартикуляции. Иссечение производится поэтапно, после чего накладываются закрепляющие швы. Дальнейшее лечение требует использования антибактериальной терапии и обезболивающих препаратов, облегчающих течение послеоперационного периода.
- Ампутация дистальной фаланги – процедура предполагает удаление фаланги пальца вместе с пораженной ногтевой пластиной, что осуществляется под местным наркозом. Вначале иссекается кожный покров, который в дальнейшем будет формировать культю. Далее иссекаются сухожилия и связки, после чего переходят к распилу костной ткани. После наложения швов на палец накладывают шину, полностью обездвиживая. Требуются постоянные перевязки, позволяющие избежать развития воспалительного процесса.
- Ампутация стопы или кисти – назначается при наличии прорастания опухоли в глубокие слои дермы, что невозможно устранить при дистальной ампутации. Это ведет к инвалидизации, но позволяет сохранить жизнь. В дальнейшем возможно использование протеза.
- Химиотерапия – цитостатические препараты уничтожают раковые клетки, блокируя их рост. Однако от агрессивных лекарств страдают все органы и системы. Полномасштабная интоксикация провоцирует развитие массы побочных реакций, которые со временем проходят. С помощью химиотерапии и ампутации пораженного участка ногтя можно добиться хороших результатов, но подногтевая меланома склонна к рецидиву уже в первый год.
- Иммунотерапия – препараты, укрепляющие иммунитет, позволяют снизить агрессивность опухоли, но не способствуют ее полному уничтожению. Иммунотерапия может быть включена в состав комплексной терапии при наличии патологически сниженного иммунитета. Обычно ее назначают после высокодозной химиотерапии, что способствует скорейшему восстановлению организма.
Продолжительность лечения зависит от степени рака, а также индивидуальных особенностей организма. Одним людям достаточно частично удалить пораженный ноготь, а другим не помогает даже химиотерапия.
Профилактика
В качестве профилактики развития подногтевой меланомы рекомендуется:
- Правильно выбирать обувь, которая бы не сдавливала пальцы ног. Особенно это касается женщин, которые в погоне за модой стараются носить узкие туфли, провоцирующие неправильное положение ногтевой пластины.
- При наличии травм ногтей и длительного сохранения признаков повреждения обращаться за помощью к специалисту. Ранняя диагностика позволяет исключить рак, а при его наличии – снизить риск летального исхода.
- Укреплять иммунитет с помощью витаминных комплексов, а также снизить кратность посещения общественных мест с повышенной влажностью, где можно «словить» грибок, ВПЧ и другие неприятные заболевания, являющиеся предрасполагающим фактором для развития меланомы.
- Не маскировать проблему под косметическим лаком. Рак, лишенный внимания, постоянно прогрессирует, отбирая драгоценные годы жизни.
- При наличии предрасположенности к онкологическим заболеваниям посещать дерматолога дважды в год, а при наличии подозрительных новообразований не затягивать с диагностикой.
- Вести активный образ жизни, с помощью которого укрепляется весь организм. Правильное питание и физические нагрузки помогут противостоять развитию патологических процессов в организме.
- Отказаться от вредных привычек и алкоголя, которые в совокупности снижают защитные свойства организма.
- Соблюдать правила личной гигиены, так как ее отсутствие может провоцировать развитие грибковых заболеваний.
- В жаркую пору года исключить пребывание на открытом солнце с 10 до 16 часов, а при острой необходимости использовать защитную одежду, покрывающую тело.
- Отказаться от посещения солярия, так как в погоне за модными тенденциями легкого загара можно спровоцировать развитие онкологических процессов в организме.
- Не использовать косметические ножницы или щипцы, а также обувь другого человека.

Предотвратить развитие рака невозможно. В мире нет таких вакцин и способов предотвращения аномальных перерождений клеток. Поэтому любые подозрительные изменения в организме лучше всего не оставлять без внимания.
Прогноз
При наличии начальной стадии рака, выживаемость составляет 80%. Однако данный вид рака склонен к рецидиву и метастазированию, что отягощает ситуацию. Продолжительность жизни зависит от множества факторов, в среднем составляя 10-15 лет.
Для второй стадии онкологии прогнозы менее утешительны. Справиться с глубинными поражениями эпидермиса и метастазами в лимфоузлах можно только после длительного курса высокодозной химиотерапии. Не всегда организм справляется с подобными нагрузками.

Третья и четвертая стадии являются практически безнадежными. Пациенту ампутируют конечность, но разносящиеся во все органы с током крови метастазы в конечном итоге провоцируют летальный исход. Неблагоприятный прогноз еще раз подчеркивает важность и необходимость самоконтроля. Любые раны, ссадины, трещины, новообразования и кровоподтеки, которые не проходят через 10-12 дней являются поводом для обращения к врачу.
Рак прогрессирует очень быстро. Всего за пару недель из начальной и практически безобидной формы он перерастает в запущенную стадию, провоцируя развитие метастаз в жизненно важных органах. Чем раньше выявлена патология, тем больше шансов на ее излечение с минимальными последствиями для организма.
Она образуется из меланоцитов, клеток, отвечающих за пигментацию кожи человека. Чаще всего это заболевание возникает на открытых участках кожного покрова – лице или теле, но иногда образование появляется на слизистой оболочке носоглотки, в или в ногтевых пластинах пальцев.
Подногтевая меланома встречается довольно редко и составляет около 4% от всего объема меланом. Диагностика подногтевой меланомы на ранних стадиях развития опухоли затруднена из-за нетипичности симптомов при ее появлении, а на более поздних стадиях она отличается ускоренным метастазированием, вследствие чего это заболевание несет серьезную угрозу здоровью и жизни в целом.
Причины появления
Определенных причин, по которым возникает данное поражение кожи, практически не выявлено, но довольно часто подногтевая меланома развивается после травмы ногтевой пластины или в области ногтя. Медики выделяют несколько групп людей, у которых данный вид меланомы развивается чаще:
- принадлежность к определенному генотипу – светлые или рыжие волосы, голубые глаза, наличие веснушек на коже;
- наследственная предрасположенность – наличие родственников с меланомой любого типа;
- пожилой возраст – старше 50 лет;
- чрезмерное облучение ультрафиолетом – злоупотребление принятием солнечных ванн и посещением солярия, наличие в анамнезе солнечных ожогов.
Симптомы подногтевой меланомы
Учитывая скорость развития и роста этого злокачественного поражения кожи, очень важным для успешного лечения является обнаружение опухоли на ранних сроках. Точное диагностирование затруднено тем, что .
На начальной стадии это злокачественное образование часто принимают за гематому после ушиба, паронихию (нагноение) или панарицию (воспаление околоногтевого валика).
Поэтому необходимо знать основные симптомы этого опасного заболевания:
- обычно появление меланомы начинается с появления темного пигментированного пятна под ногтевой пластиной, довольно часто оно имеет форму продольной полоски. Образование может быть безболезненным и даже бесцветным;
- затем пятно разрастается (в течение нескольких недель или даже месяцев), становится заметно шире в районе кутикулы. Изменяется цвет образования, оно может стать светлее, темнее или неоднородно окрашенным от красного до иссиня-черного оттенков;
- далее поражение захватывает околоногтевой валик, который также меняет цвет и воспаляется;
- опухоль разрастается, возникают трещины, кровоточащие язвочки, начинается истончение и деформация ногтевой пластины (дистрофия ногтя);
- во второй стадии заболевания на коже возникают язвы, опухоль принимает грибовидную форму;
- на третьей и четвертой стадиях начинается процесс ускоренного метастазирования. Иногда развитие болезни протекает медленно, и метастазирование имеет лимфогенный характер (поражаются лимфоузлы). При агрессивном развитии меланомы она поражает кровеносную систему (гематогенное метастазирование), и метастазы могут образоваться уже в органах, удаленных от места локализации опухоли.
Важно обратиться к врачу – дерматологу, обнаружив первые симптомы поражения ногтя (при любом изменении цвета ногтевой пластины, не исчезающим в течение 10 дней, и при разрастании пигментированного пятна).
Диагностика заболевания
Для определения злокачественного характера новообразования используют дерматоскопию (просвечивание ногтя специальным микроскопом). Также берется анализ крови на установление наличия онкомаркеров (белков, появляющихся в крови человека при наличии онкозаболеваний). Для определения метастаз и других сопутствующих патологий применяются УЗИ, томография и рентгенография.
Наиболее точное определение природы поражения ногтя может дать гистология, но до удаления опухоли применения биопсии стараются избежать, так как она может вызвать ускорение метастазирования.
Лечение
Подногтевая меланома лечится хирургическим методом путем удаления опухоли вместе с пораженной ногтевой пластиной, мышечной тканью и подкожно-жировыми клетками. Объем удаляемых тканей определяется исходя из размеров и степени распространения образования.
После операции проводится гистологическое исследование образца опухоли. Иногда применяется полное удаление ногтя или ампутация фаланги пальца. При поражении лимфоузлов проводится также лимфаденэктомия – удаление пораженного участка с метастазами.
После операции при необходимости назначаются:
- химиотерапия (применение сильнодействующих препаратов);
- лучевая терапия (местное дозированное облучение);
- иммунотерапия (использование иммуномодулирующих вакцин или сывороток для активации защитных сил организма).
В период реабилитации важно принимать общеукрепляющие средства.
Очень важно не пропустить симптомы возникновения рецидивов заболевания: необходимо постоянно наблюдаться у специалиста, уделять особое внимание состоянию прооперированной конечности.
При появлении изменений пигментации или болей в оперированной зоне, нужно сразу же сообщить об этом вашему врачу.
Прогноз заболевания
Подногтевая выживаемости около 80%. Во второй стадии заболевания прогноз ниже на 10%. При метастазировании в лимфатические узлы, характерном для третьей стадии, выживаемость снижается до 40%. При образовании метастаз в отдаленных внутренних органах, прогноз крайне неблагоприятен, всего 17–24%.
|
Узловая или нодулярная меланомы (Прочитать за 4 минуты) |
Удаление меланомы и последствия (Прочитать за 5 минут) |
Лечение меланомы кожи народными средствами (Прочитать за 4 минуты) |